Éles eszközök okozta sérülések
Az egészségügyi munka során elszenvedett éles tárgyak okozta bőrt penetráló sérülések tartoznak ebbe a kategóriába. Ilyen sérüléseket okozhatnak a tűk, a nyársak, a szikék és a törött ampullák.1,2
Tűszúrásos balesetek Meghatározás alapján azok a véletlen bőrsérüléses esetek tartoznak ide, amelyeket subcután tűk, vérvételhez használt tűk, intravénás kanülök vezető tűi, illetve egyéb tűk okozhatnak, melyeket az infúziós és injekciós terápia során alkalmaznak.2,3
Tudta?

(1) Himmelreich, H., et al.The Management of Needlestick Injuries. Dtsch Arztebl Int. 2013 Feb; 110(5): 61–67.
(2) Prüss-Ustün A, Rapiti E, Hutin Y. Estimation of the global burden of disease attributable to contaminated sharps injuries among health-care workers. Am J Ind Med. 2005 Dec;48(6):482-90.
Okai
Az egészségügyi dolgozók közül a legveszélyeztetettebbek a nővérek, akik az ilyen típusú sérülések 50%-át szenvedik el.1,7
A tűszúrásos sérülések okai a The Centers of Disease Control and Prevention (CDC) összefoglalója alapján a következők:1,7
- a személyzet nem megfelelő védőöltözete, nem megfelelő biztonsági eszközök használata és az éles tárgyak gyűjtőtartályának hiánya
- tűszúrásos balesetek jelentésének a hiánya, ill. nem megfelelő protokollja
- a munkakörrel járó veszélyek figyelmen kívül hagyása
- nem megfelelően képzett személyzet
- nem elegendő számú személyzet.
- védőkupak visszahelyezése
- éles tárgyak kézből kézbe történő átadása
- éles tárgyak nem azonnali megsemmisítése használat után (gyűjtődobozban)
- előre nem látható orvosi események
- beteg váratlan reakciói
- az éles tárgyak gyűjtődoboza nincs kézközelben
Bőrön áthatoló sérülések
Mivel a biztonságos eszközök és a megfelelő szabályozás elemei még nem teljesen kidolgozottak, a bőrön áthatoló sérülések a legveszélyesebb helyzetek közé tartoznak az egészségügyi dolgozók életében. Ilyen sérüléseket egészségügyben használatos tűk, sebészeti eszközök, valamint üvegtárgyak okozhatnak.7 Ezen éles tárgyak okozta bőrön áthatoló sérülések 80%-át a tűszúrásos balesetek jelentik, ennek 56%-át tompa, üreges tűk okozzák.1
A tompa üreges tűk kategóriáján belül az injekciós tűk, intravénás vezető tűk és a szárnyastűk okozzák a sérülések 65%-át. Ezeket magas rizikójú sérüléseknek kell tekintenünk, mivel minden második ilyen tű vérrel, testnedvvel szennyezett.10 Az egészségügyi dolgozók közül a legveszélyeztetettebbek a nővérek, akik az ilyen típusú sérülések 50%-át szenvedik el.1,6 Kiemelendő továbbá az orvosok és a laboratóriumi dolgozók magas aránya is. A beteggel nem közvetlenül érintkező egészségügyi dolgozók (mosodai alkalmazottak, technikai személyzet, takarítók) sérüléseinek aránya is jelentős.1,6
Közismert tény, hogy a betegszobában a legnagyobb a kockázat; ezt a műtő és a sürgősségi osztály követi. (5. ábra).8 Tanulmányok rámutattak a sérülések kockázatának növekedésére, amennyiben az egészségügyi dolgozó siet, feldúlt állapotban van, valami elvonja a figyelmét, vagy többszöri próbálkozás szükséges egy folyamat elvégzéséhez. A biztonságos kezelésre továbbá negatív hatást gyakorolnak a következők: az egészségügyi dolgozó kimerültsége, nem megyüttműködő páciensek, munkaerőhiánnyal küzdő személyzet.
Az előfordulási gyakoriság aránya
A tűszúrásból adódó sérülések előfordulási gyakorisági arányaira vonatkozó aktuális adatok nem elegendőek és hozzáférhetőségük korlátozott, különösen az országos és az általános adatok tekintetében. Ezért két fő tényező tehető felelőssé:
- Az első, hogy nem állnak rendelkezésre az érintett egészségügyi intézményekből származó átfogó adatok a követés és a jelentőrendszer hiánya miatt.6
- A másik tényező az, hogy az események egy jó részét nem jelentik be, mint ahogy azt számos vizsgálat kimutatta. Például Wicker publikált eremédményei szerint a megsérült egészségügyi dolgozóknak csak 28,7%-a esetében jelentették a tűszúrásból adódó sérülést, 50,4% esetében nem jelentették, és 20,9%-uk csak időnként vagy egyáltalán nem töltötte ki az utánkövető kérdőívet.3
Az Amerikai Egyesült Államokban egy kiterjedt vizsgálat dokumentációja alapján az „aluljelentettség” aránya 58%. Más vizsgálatok szerint a tűszúrásos sérülés „aluljelentettségének” aránya nagyobb mint 90%.14 A jelentős okok, amiért a dolgozók nem jelentik a perkután sérüléseket, a következők voltak: a sérülés nem járt jelentős expozícióval, a dolgozó nem ismerte a jelentési eljárást, illetve a nyilvánosságra kerülés és a szakmai diszkrimináció miatti félelem12
Egészségügyi következmények
A tűszúrások okozta veszélyek nem önmagában a tű okozta traumában keresendők, hanem sokkal inkább a vér és a testnedvek okozta fertőző betegségek átvitelében.2,11
Legalább 20 különböző kórokozót (közöttük vírusokat, gombákat, baktériumokat) különböztethetünk meg.1,7 A betegség kialakulásának valószínűsége a következő tényezőktől függ: a kórokozók koncentrációja a testnedvben, seb mélysége, a vér mennyisége, az átvitt kórokozók mennyisége és a hordózó fertőzöttségi szintje.
A szerokonveriziós ráta, az oltások hozzáférhetősége vagy a kontaminációt követő prophylaxis szintén jelentős szerepet játszik a megfertőzött egészségügyi dolgozók morbiditásában és mortalitásában. A legsúlyosabb szövődményeket a HBV, HCV és a HIV fertőzések okozzák.2,12
A klinikai súlyosság és az egészségügyi szövődmények következtében a tűszúrásból adódó sérüléssel kapcsolatos leginkább korlátozó betegségeket a vérrel terjedő kórokozók, a HBV, a HCV és a HIV okozzák (lásd a 6. táblázatot).
Gazdasági következmények
A tűszúrásos balesetek számos közvetlen és közvetett költséggel járnak súlyos természetük miatt. (7-es ábra).
- A közvetlen költségek, úgy mint az utógondozás és a gyógyszeres kezelés, gyakran a javasolt eljárás következményei, melyek azt mutatják, hogy valójában mekkora terhet ró ez az egészségügyi intézményekre.
- A tűszúrásos baleset következtében felmerülő közvetett költségeket is fontos figyelembe venni. Ilyenek a személyzet megtartásával kapcsolatos költségek, a munkahely elvesztésével és a károk megtérítésével járó költségek, valamint a kártérítési összegek és a perköltségek.A tűszúrásos baleset lelki megrázkódtatást, szorongást valamint a munkavégző képesség elvesztését eredményezheti abban az esetben is, ha a szúrás következtében a kórokozó átvitele nem valósult meg.8
A potenciális kockázatokkal kapcsolatos költségek
Számos tanulmány becsülte meg a tűszúrásos balesetek pénzügyi vonatkozását. Például Hatcher leírása alapján egy tűszúrásos baleset 2,234 USD–től (1,409 EUR) 3,832 USD-be (2,417 EUR) kerülhet az intézmény számára.20
Fertőző betegség esetén (tűszúrásos balesetet követően) a teljes hosszú távú költség elérheti a 922,000 EUR-t.19
Az alábbi 8. ábrán az éles eszközök által okozott sérülések miatti szövődményekből eredő becsült potenciális többletköltségek láthatók.
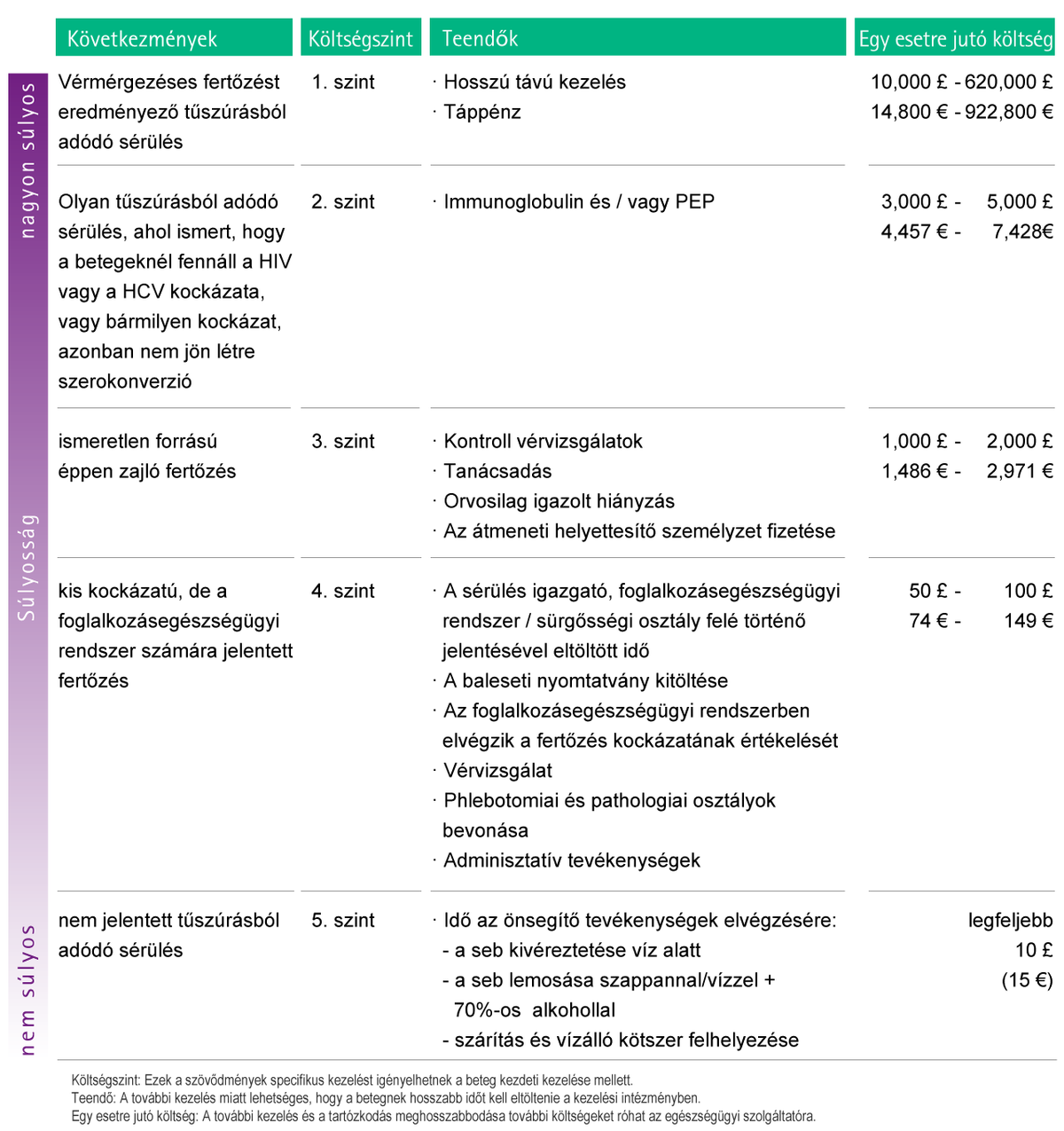
8. ábra: A tűszúrásos sérülésekkel kapcsolatos költségek. A költségeket 5 kategóriára bontottuk; az 1-től az 5. szint felé nő a tűszúrásos sérülések száma. A kártérítési igényeket a számítás során nem vettük figyelembe, ezeket eseti alapon kell hozzáadni.
Megelőzés
A vérrel és a testnedvekkel való érintkezés elkerülése egy mindenre kiterjedő stratégia kialakítását igényli, mely segítségével a tűszúrásos balesetek hatékonyan megelőzhetőek.4,9,11,17
- folyamatos képzés az éles eszközök biztonságos használatáról és megsemmisítéséről
- a tűszúrásos balesetek kötelező jelentése
- ahol lehetséges, tűmentes eszközök használata
- biztonsági eszközök használata
- megfelelő hozzáférés biztosítása a tárolókhoz és azok helyes használata
- a hegyes eszközök használat utáni azonnali elhelyezése tárolódobozba
- a kupak visszahelyezésének megtiltása
- a szükségtelen injekciók kiküszöbölése
Megelőzés
A tűszúrásból adódó sérülések hatékony megelőzése, és a vérrel és egyéb testfolyadékokkal történő expozíció elkerülése átfogó megközelítést igényel, amelynek során különböző stratégiák és tevékenységek kombinálására van szükség.4,9,11,17
A sérülések hatékony csökkentésére példa lehet, hogy a használat helyén elhelyezett éles és hegyes eszközök tárolására szolgáló tartálynak köszönhetően csökkent a tűk visszakupakolásából adódó tűszúrásos sérülések száma: az összes tűszúrásos sérülés 23%-áról 5%-ára (lásd a 9. ábrát).5
Tűvédő eszközök

10. ábra: Biztonsági eszköz használata. A biztonsági injekciós fecskendő megfelelő használata biztonságot nyújt.
A gyakorlat azt mutatja, hogy önmagában a képzési stratégiák megerősítése kevés a tűszúrásból adódó sérülések számának tartós csökkentéséhez.18
Ezért a tűszúrásból adódó sérülések megelőzését tűvédelmi eszközök használatával is támogatni kell. A biztonsági eszközök bevezetése a védelemmel nem rendelkező, hagyományos eszközök helyett jelentősen csökkentheti a tűszúrásból adódó sérülések kockázatát.11
A biztonsági eszközök bevezetése a védelemmel nem rendelkező, hagyományos eszközök helyett jelentősen csökkentheti a tűszúrásból adódó sérülések kockázatát (lásd a 10. ábrát).8
Biztonságosabb éles eszközök
A bizonyítékokon alapuló kritériumok alapján a klinikai adatok nem teljes körűek. A Cochrane adatbázison végzett rendszerszintű vizsgálat csak rendkívül gyenge minőségű bizonyítékot talált arra vonatkozóan, hogy a tűvédő eszközök használata esetén csökken a tűszúrásos balesetek aránya a hagyományos, védelem nélküli eszközökhöz képest.9 Egy megismételt rendszerszintű vizsgálat kimutatta, hogy a biztonságosabb éles eszközök használata növeli a biztonságot és csökkenti a tűszúrásos sérülések előfordulásának arányát az egészségügyi dolgozók körében. Ezek használata ugyanakkor nem tekinthető teljes körű megoldásnak az éles eszközök okozta sérülések arányának csökkentésére az egészségügyi dolgozók körében. A biztonságosabb éles eszközök bevezetésének továbbá megfelelő képzési programokkal párhuzamosan kell történnie.18
Kiemelt biztonsági termékek
Tudományos bizonyíték
1 Centers for Disease Control and Prevention. Workbook for Designing, Implementing and Evaluating a Sharps Injury Prevention Program. Update 2015
2 Riddell A, Kennedy I2, Tong CY3. Management of sharps injuries in the healthcare setting. BMJ. 2015 Jul 29;351:h3733. doi: 10.1136/bmj.h3733
3 Wicker S, Stirn AV, Rabenau HF, von Gierke L, Wutzler S, Stephan C. Needlestick injuries: causes, preventability and psychological impact. Infection. 2014 Jun;42(3):549-52
4 Yang L, Mullan B. Reducing needle stick injuries in healthcare occupations: an integrative review of the literature. ISRN Nurs. 2011;2011:315432. doi: 10.5402/2011/315432
5 Jagger J, Bentley MB. Injuries from vascular access devices: high risk and preventable. Collaborative EPINet Surveillance Group. J Intraven Nurs. 1997 Nov-Dec;20(6 Suppl):S33-9
6 Rapiti E, Prüss-Üstün A, Hutin Y. Sharps injuries - Assessing the burden of disease from sharps injuries to health-care workers at national and local levels. Environmental Burden of Disease Series, No. 11. WHO 2005
7 National Institute for Occupational Safety and Health. NIOSH Alert: Preventing Needlestick Injuries in Health Care Settings. Centers for Disease Control and Prevention. (NIOSH). 2004
8 Perry J, Jagger J. Healthcare Worker Blood Exposure Risk: Correcting Some Outdated Statistics. Advances in Exposure Prevention. 2003;6(3)28-31
9 Lavoie MC, Verbeek JH, Pahwa M. Devices for preventing percutaneous exposure injuries caused by needles in healthcare personnel. Cochrane Database Syst Rev. 2014 Mar 9;3:CD009740
10 Fisman DN, Harris AD, Rubin M, Sorock GS, Mittleman MA. Fatigue increases the risk of injury from sharp devices in medical trainees: results from a case-crossover study. Infect Control Hosp Epidemiol. 2007 Jan;28(1):10-7
11 Higginson R, Parry A. Needlestick injuries and safety syringes: a review of the literature. Br J Nurs. 2013 Apr 25-May 8;22(8):S4, S6-8, S10
12 Hadaway L. Needlestick injuries, short peripheral catheters, and health care worker risks. J Infus Nurs. 2012 May-Jun;35(3):164-78
13 Alvarado F, Panlilio A, Cardo D, NaSH Surveillance Group. Percutaneous injury reporting in U.S. hospitals, 1998. In: Program and Abstracts of the 4th Decennial International Conference on Nosocomial and Healthcare-Associated Infections. Atlanta, GA: Centers for Disease Control and Prevention. Abstract P-S2-38 Trim JC, Elliott TSJ. A review of sharp injuries and preventative strategies. J Hosp Infect 2003;53:237-242 www.ncbi.nlm.nih.gov/pubmed/12660120
14 Trim JC, Adams D, Elliott TS. Healthcare workers' knowledge of inoculation injuries and glove use. Br J Nurs. 2003 Feb 27-Mar 12;12(4):215-21
15 Panlilio AL, Orelien JG, Srivastava PU, Jagger J, Cohn RD, Cardo DM; NaSH Surveillance Group; EPINet Data Sharing Network. Estimate of the annual number of percutaneous injuries among hospital-based healthcare workers in the United States, 1997-1998. Infect Control Hosp Epidemiol. 2004 Jul;25(7):556-62
16 Hofmann F, Kralj N, Beie M. Needle stick injuries in health care - frequency, causes und preventive strategies. Gesundheitswesen. 2002 May;64(5):259-66
17 De Carli G, Abiteboul D, Puro V. The importance of implementing safe sharps practices in the laboratory setting in Europe. Biochem Med (Zagreb). 2014 Feb 15;24(1):45-56
18 HSE. Health and Safety Executive. An evaluation of the efficacy of safer sharps devices. Systematic review. Prepared by the Health and Safety Laboratory for the Health and Safety Executive 2012
19 National Health Service for Scotland (NHS Scotland). Needlestick Injuries: Sharpen Your Awareness. Report of the Short Life Working Group on Needlestick Injuries in the NHS Scotland. Edinburgh: National Health Services for Scotland:2001. www.scotland.gov.uk/Publications/2001/05/9167/File-1
20 Hatcher IB. Reducing Sharps Injuries Among Health Care Workers: A Sharps Container Quality Improvement Project. Jt Comm J Qual Improv 2002;28(7):410-414 www.ncbi.nlm.nih.gov/pubmed/12101553
21 Tan L, Hawk JC, Sterling ML. Report of the Council Scientific Affairs: Preventing Needlestick Injuries in Health Care Settings. Arch Intern Med 2001;161(7):929-936 http://www.ncbi.nlm.nih.gov/pubmed/11295955
22 Himmelreich, H., et al., The Management of Needlestick Injuries. Dtsch Arztebl International, 2013. 110(5): p. 61-7.
23 Prüss-Ustün A, Rapiti E, Hutin Y. Estimation of the global burden of disease attributable to contaminated sharps injuries among health-care workers. Am J Ind Med 2005;48:482–490.












